恶心、呕吐是抗癌药物治疗过程中高频发生的非血液毒性副反应。强烈的恶心、呕吐通常会导致厌食,脱水,营养不良,电解质紊乱等,该反应直接导致患者拒绝化疗,同时降低治疗依从性,从而难以为继标准治疗。化学物质引起恶心、呕吐(CINV)的发生频率取决于所用的抗癌药物、剂量和给药方式。要取得化疗的成功,必须有效控制恶心和呕吐。
发生机制
大脑延髓外的呕吐中枢(VC)受到刺激后向身体发出恶心、呕吐的信号。目前发现刺激呕吐中枢的3个途径。途径1)药物直接刺激第四脑室皮质的化学感受器触发区(CTZ)后向VC传导信号;途径2)药物刺激胃肠道的肠嗜铬细胞,肠嗜铬细胞分泌血清素等反向刺激CTZ,向VC传导信号;途径3)情绪和感觉诱发刺激大脑皮层,大脑皮层向VC传导信号。已知CTZ和VC具有多种内源性神经传导物质受体,受体可以接收血清素(5-HT)、组胺、多巴胺、乙酰胆碱和阿片类药物的刺激信号。
发生频率
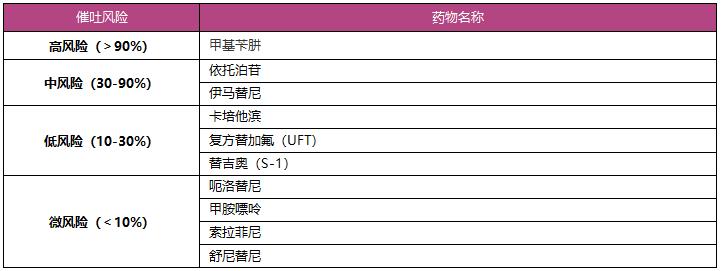
癌症药物引发恶心、呕吐的频率与各药物的催吐性相关,权威机构ASCO,NCCN和MASCC发布的指南对抗癌药物的催吐性进行了定义和分类。虽然标准不统一,我们荟萃了主要内容供参考。以下表1和表2的催吐风险度指:在未接受任何止吐预防的情况下,注射或口服抗癌药物后24小时内发生恶心、呕吐的发生风险率。抗癌药物给药前,医师会根据风险率给与预防性止吐治疗。
表1:主要注射类抗癌药物催吐风险
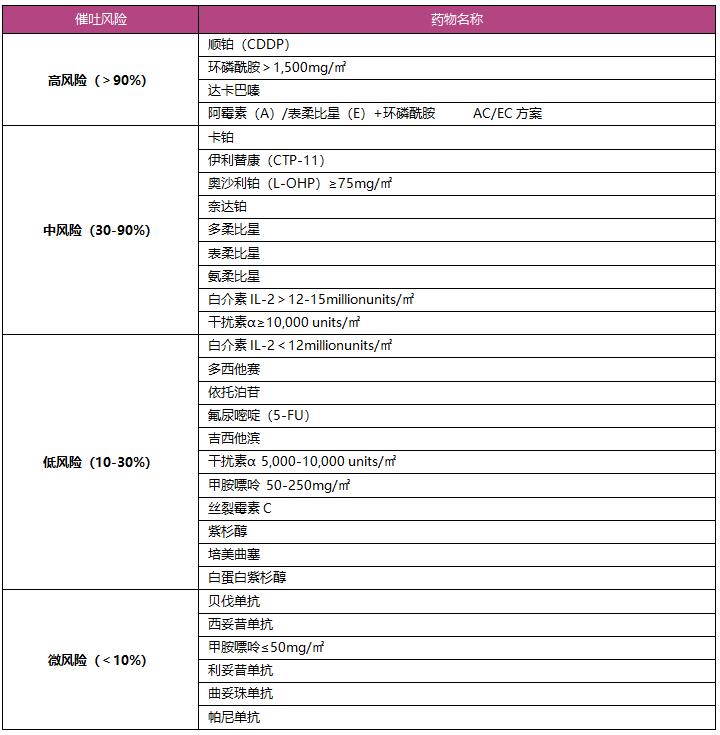
表2:主要口服类抗癌药物催吐风险
发生时间和过程
总结抗癌药物引起呕吐、恶心的规律,大致可分为三大类:急性、延迟性、预期性。
图1:恶心●呕吐的时间及分类

●急性恶心呕吐
在化疗给药后24小时内出现。
●延迟性恶心呕吐
在化疗给药24小时后出现,可持续120小时。经历过急性恶心呕吐的,以后再化疗时更容易发生。
●预期性恶心呕吐
因精神因素发生,易发生于前次止吐措施不到位,经历过给药后恶心呕吐的患者。抗焦虑药物有效。
Grade评级
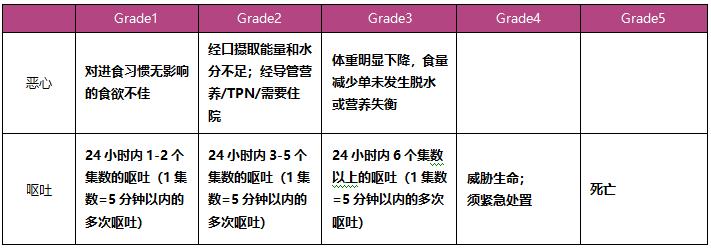
参考CTCAE v4.0的标准来表示恶心、呕吐的严重程度。该评估旨在促进癌症治疗的安全性,记录并报告所有癌症化疗的不良事件,并不能用于评价临床实践的妥当性,也不能对不良事件进行对比。恶心分为三个级别,呕吐分五个级别。请注意,呕吐是可以客观评估的,而恶心是主观感受,很难客观评估。
表3:表示恶心和呕吐程度的评级方法
相关化疗方案
高催吐风险:含顺铂的化疗方案
中催吐风险:含奥沙利铂、伊利替康的化疗方案
低催吐风险:含吉西他滨、5-FU、卡培他滨的化疗方案
微催吐风险:帕尼单抗单药方案、西妥昔单抗单药方案
止吐对策
经预测,按呕吐风险采取不同的预防性止吐措施。
①高风险对策
推荐使用神经激肽1(NK1)受体拮抗剂+5-HT3受体拮抗剂+地塞米松的三联方案。
②中风险对策
推荐使用5-HT3受体拮抗剂+地塞米松的双联方案。针对延迟性呕吐,单药5-HT3受体拮抗剂或单药地塞米松处理即可,与双联使用的预防效果一样。NCCN指南指出阿瑞匹坦+地塞米松的双联方案,与阿瑞匹坦单药方案的作用相同。
③低风险对策
推荐地塞米松单药方案处理,酌情使用多巴胺受体拮抗剂(乳腺癌除外)。
④微风险对策
基本不需要预防性止吐处方。
管理要点
①使用阿瑞匹坦的注意事项
阿瑞匹坦是NK1受体拮抗剂,可轻~中等程度地抑制地塞米松代谢,增加地塞米松的AUC(浓度-时间曲线面积)。使用阿瑞匹坦+地塞米松双联给药时,地塞米松须减量。阿瑞匹坦的给药期通常为3天,当效果不佳时给药期可追加至5天。
②糖皮质激素
针对中、高风险地恶心、呕吐风险,以及延迟性呕吐,地塞米松单药预防,或联合阿瑞匹坦,用药剂量和时间较复杂,请严格遵照医嘱用药。
③胸口灼烧、消化不良、恶心的推荐药物
人们很难主观区分胃和胸口的灼烧感,饱胀,上腹部不适、恶心。此时考虑使用质子泵抑制剂或H2拮抗剂。
④恶心●呕吐的其他因素
可造成恶心、呕吐的因素除了抗癌药物,还有放射线治疗,以及患者的个人因素,如年龄,性别、酒量。发生恶心、呕吐的几率,女性比男性高,50岁以下人群更高,酒量小的人群也更高。癌症患者本身合并有以下疾病的,也更容易引起恶心、呕吐。
●部分及完全肠梗阻
●前庭功能不全
●脑转移
●电解质紊乱(高钙血症、低钠血症、高血糖)
●尿毒症
●使用麻醉性止痛药物
●胃瘫
●焦虑及预期性呕吐
⑤基于具体分析的管理
一旦经历了严重的呕吐,即使更换了化疗方案,这些患者仍易出现呕吐。在呕吐发生前进行预防性治疗非常重要。针对恶心,首先判断是化学反应(CINV)造成的,还是其他胃肠道粘膜疾病造成的。如果是后者,质子泵抑制剂和H2拮抗剂的作用比激素止吐更有效。味觉和嗅觉障碍也可造成食欲不振,此类患者在营养上下功夫效果更好。